Le site de l'épaule
Les fractures de l’humerus proximal
. Champagne-Ardenne .
Sex ratio: avant 50 ans, il y a autant de femmes que d’hommes atteints alors qu’après 50 ans, elles sont 2,5 fois plus fréquentes chez les femmes.
Evolution de l’incidence des fractures: pour une même classe d’âge il existe une augmentation de l’incidence annuelle depuis les années 1970 (+15% par an).
Mécanisme: après 50 ans, les fractures trouvent leur étiologie préférentielle dans une chute à faible énergie.
CIRCONSTANCES DE SURVENUE
Il faut en règle générale un traumatisme important (chute de sa hauteur, accident sportif, accident de la circulation) pour engendrer une fracture de l’extrémité proximale de l’humérus. Une telle fracture entraîne souvent (mais pas toujours) une impotence fonctionnele du membre supérieur : du coté de la fracture, le bras ne bouge plus sous peine d’entraîner de violentes douleurs.
On dit que le patient victime de ce type de fracture se présente sous l’attitude typique du traumatisé du membre supérieur : coude au corps, fléchi à 90°, soutenu par le membre contro-latéral.
ANATOMIE
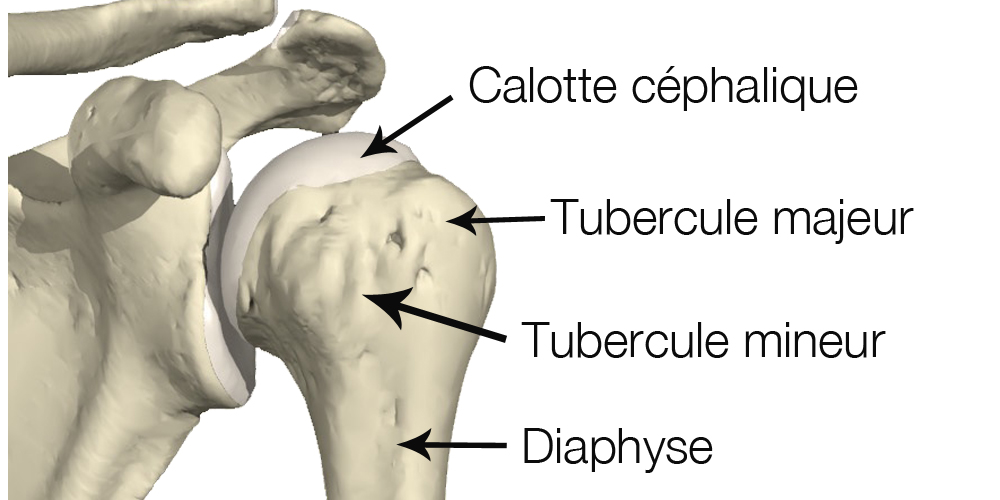
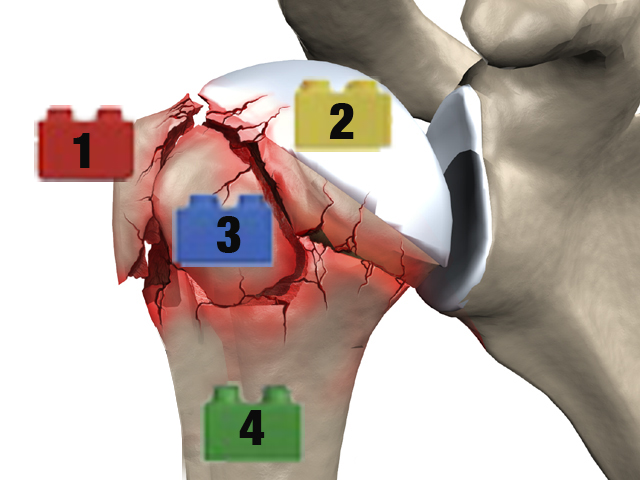
On peut subdiviser la tête de l’humérus en 4 zones anatomiques:
- La calotte céphalique: c’est la partie qui supporte la surface articulaire et sert donc à l’articulation entre la tête de l’humérus et la glène (surface articulaire de l’omoplate).
- Le tubercule majeur: c’est à ce niveau que s’insèrent le muscle supra-supinatus et infra-supinatus en arrière.
- Le tubercule mineur: le muscle sub scapularis s’insère sur ce relief osseux.
- La diaphyse de l’humérus.
EXAMENS COMPLEMENTAIRES
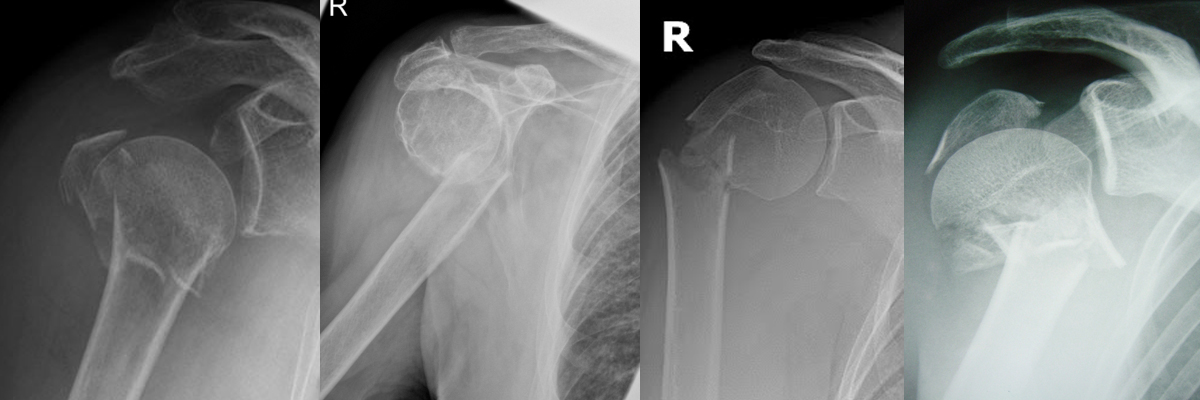
1) Le bilan radiographique:
Des radiographies simples de face et de profil suffisent habituellement au diagnostic.
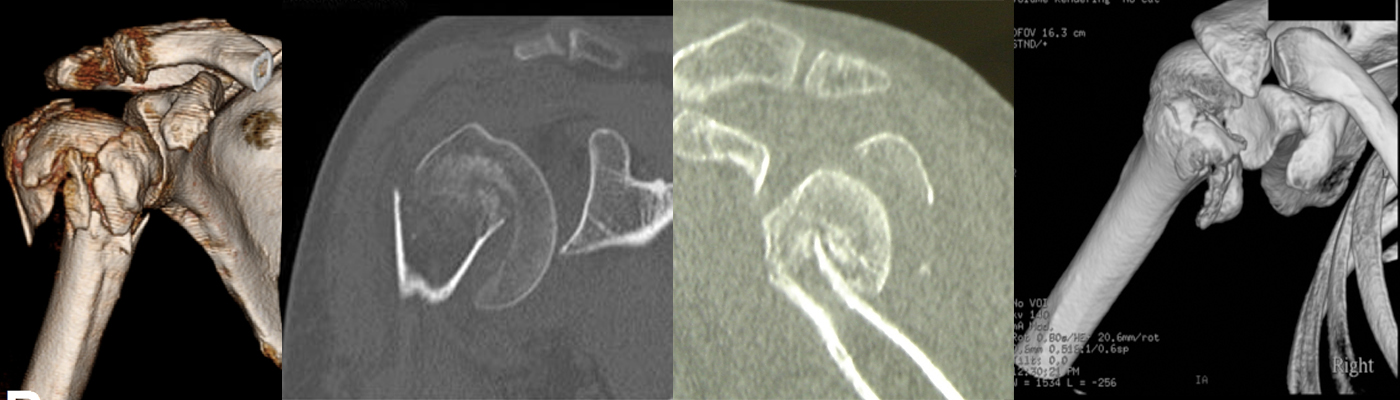
2) Scanner:
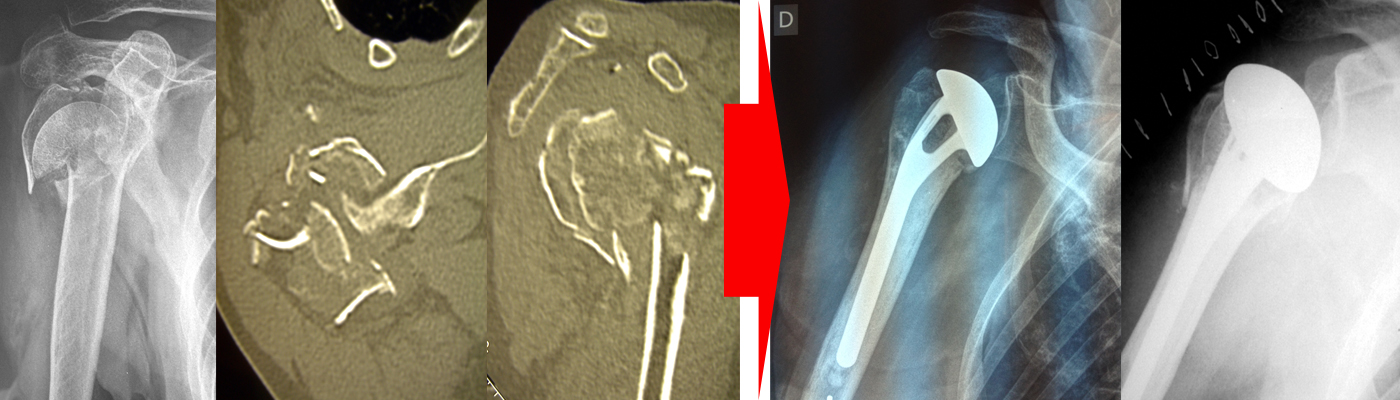
Pour compléter le bilan radiographique, un scanner peut être indiqué. Il permettra d’affiner le diagnostic et de guider les choix thérapeutiques.
Egalement utilisés en post-opératoire pour s’assurer de la qualité de la réduction du foyer de fracture ou du bon positionnement du matériel d’ostéosynthèse.
CLASSIFICATION
Les radiographies simples parfois complétées par un scanner permet de détailler et d’affiner l’analyse de la fracture. On déduira ainsi le nombre de fragments, le déplacements dans les différents plans de l’espace.
Plusieurs classifications sont utilisées aider aux choix thérapeutiques.
Toutes les combinaisons fracturaires sont possibles. Ainsi Hertel (un chirurgien suisse) compare la tête de l’humérus à une construction de Lego. Chaque fragment fracturé étant assimilé à une brique du célèbre jouet.
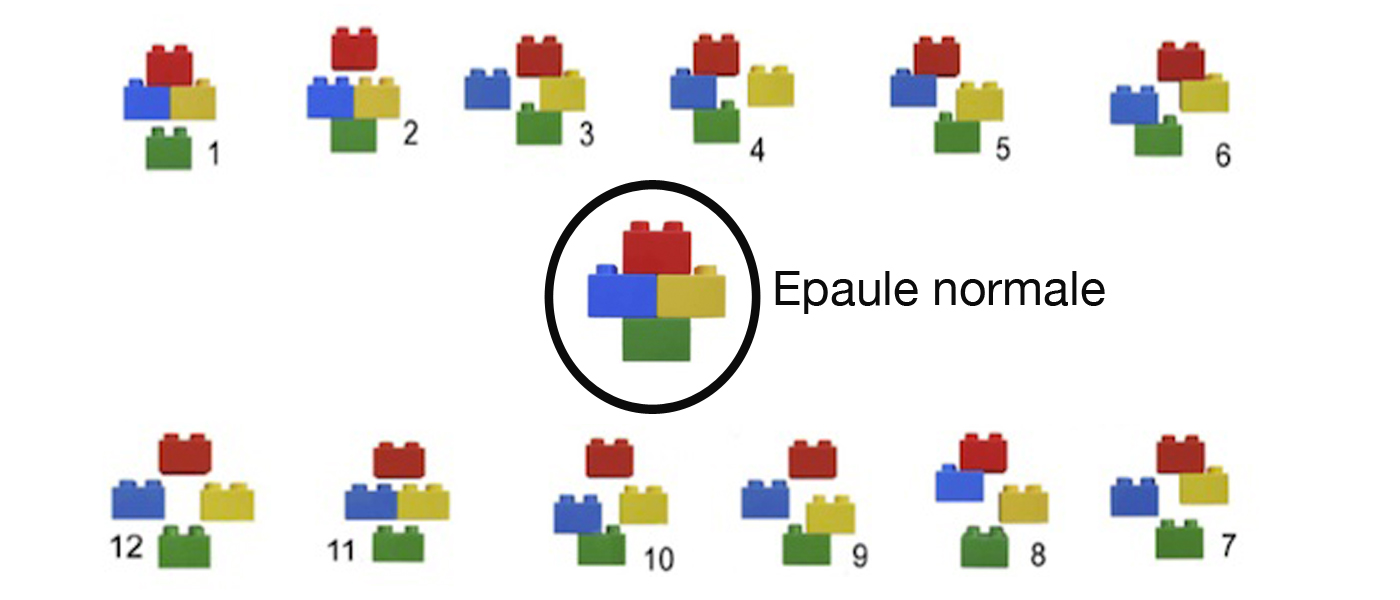
Hertel’s Binary or Lego description system for proximal humerus fractures. R. Hertel, A. Hempfing, M. Stiehler, M. Leunig. JSES, Volume 13, 2004
TRAITEMENTS
1) Le Traitement orthopédique
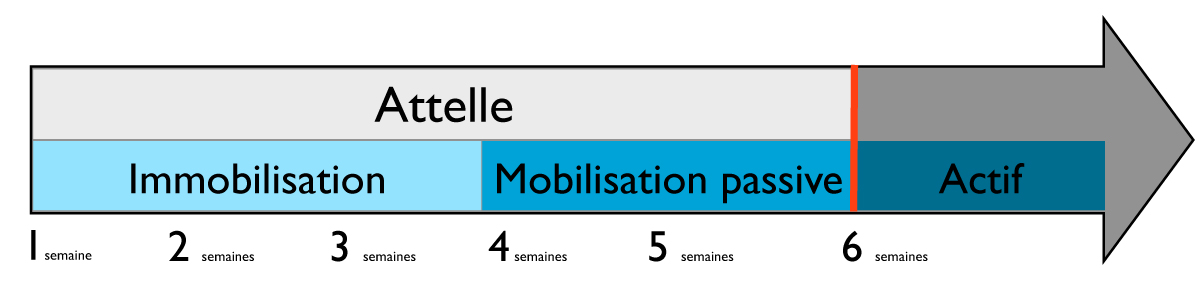
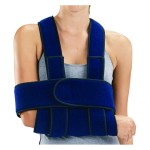 Le traitement orthopédique nécessite le port d’une attelle d’immobilisation maintenant le coude fléchi à 90°. La durée d’immobilisation est habituellement de 6 semaines. Ce traitement s’applique aux fractures non ou peu déplacées ou en cas de comminution importante touchant une zone étendue.
Le traitement orthopédique nécessite le port d’une attelle d’immobilisation maintenant le coude fléchi à 90°. La durée d’immobilisation est habituellement de 6 semaines. Ce traitement s’applique aux fractures non ou peu déplacées ou en cas de comminution importante touchant une zone étendue.
Ce traitement s’applique à près de 3/4 des fractures.
2) Le traitement chirurgical
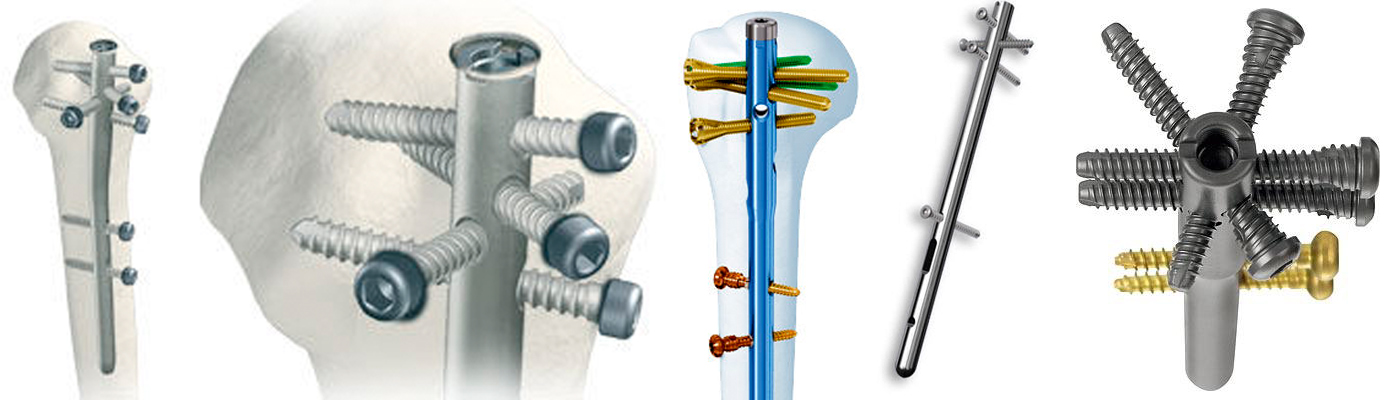
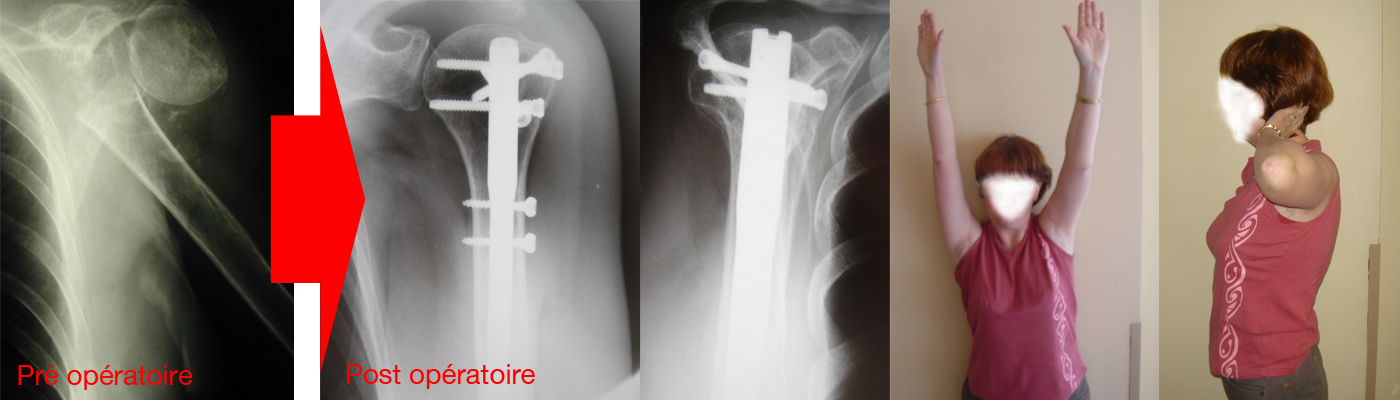
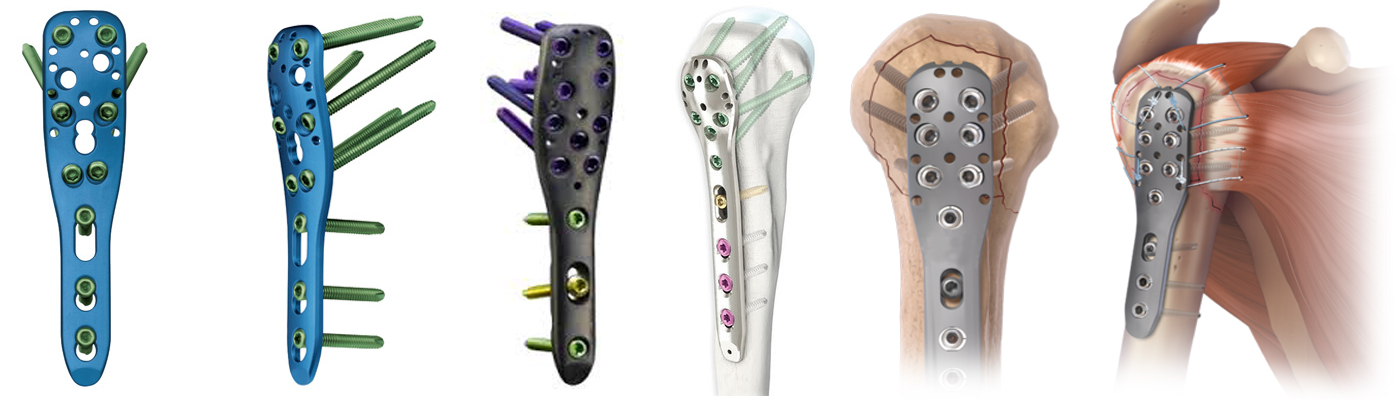
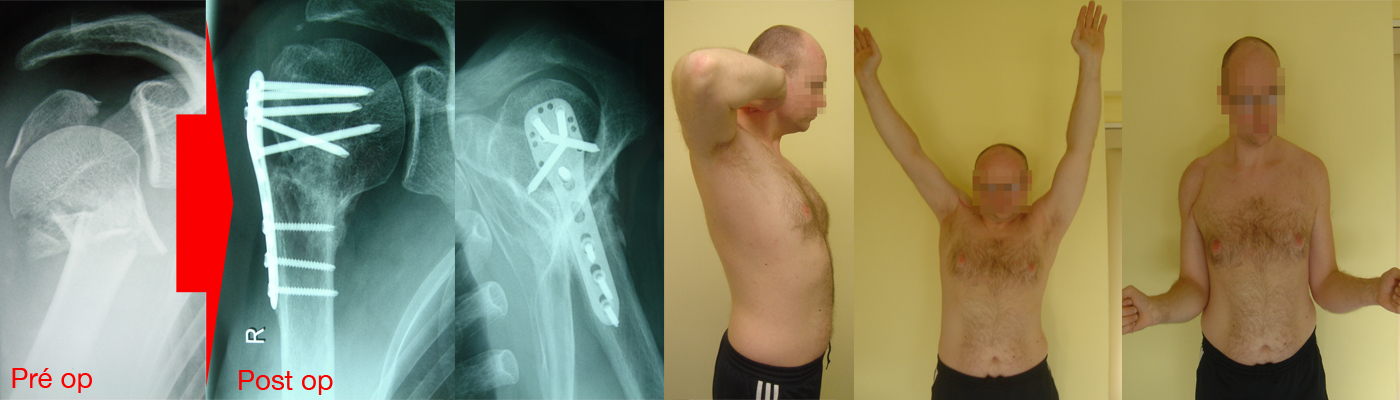
Le traitement chirurgical consiste à réduire le foyer de fracture puis à le stabiliser par un moyen d’ostéosynthèse. Actuellement les moyens d’ostéosynthèse les plus répandus sont l’enclouage centro-médullaire verrouillé et l’ostéosynthèse externe par plaque verrouillée. Les broches, utilisées pendant des années ont été peu à peu abandonnées au profit des deux moyens pré-cités. En cas d’ostéosynthèse stable, il est parfois possible de débuter une rééducation précoce, dans les jours suivant l’intervention.
Les clous
Les plaques
Les prothèses
Si les dégâts osseux occasionnés par le traumatisme sont trop importants, la reconstruction osseuse peut s’avérer impossible; dans ce cas de figure, l’extrémité supérieure de l’humérus proximal sera remplacée par une prothèse afin d’assurer le maintien de la fonction de l’épaule. Le remplacement prothétique peut également être proposé chez des sujets âgés, avec un os fragile (ostéoporose), ce qui permet souvent une récupération plus rapide qu’avec une ostéosynthèse.
INDICATIONS
Le choix du traitement est un point crucial. Il n’existe aucun consensus formel quant au choix du traitement. Votre chirurgien devra mettre en perspective de nombreux éléments avant de faire le choix d’un traitement: âge du patient, type de fracture (et son déplacement), demande fonctionnelle ….
On peut cependant retenir de « grandes lignes directrices » quant au choix du traitement:
1) Les fractures peu déplacées:
Elles représentent la grande majorité des fractures. C’est un chirurgien américain (C. Neer) qui a édicté des critères de déplacement que l’on peut considérer comme acceptable.
Si les fragments fracturés présentent un déplacement inférieur à 1 cm ou une angulation entre eux de moins de 45°, le traitement orthopédique permet d’obtenir de bons résultats en terme de douleur, reprise des activités quotidiennes ou mobilités.
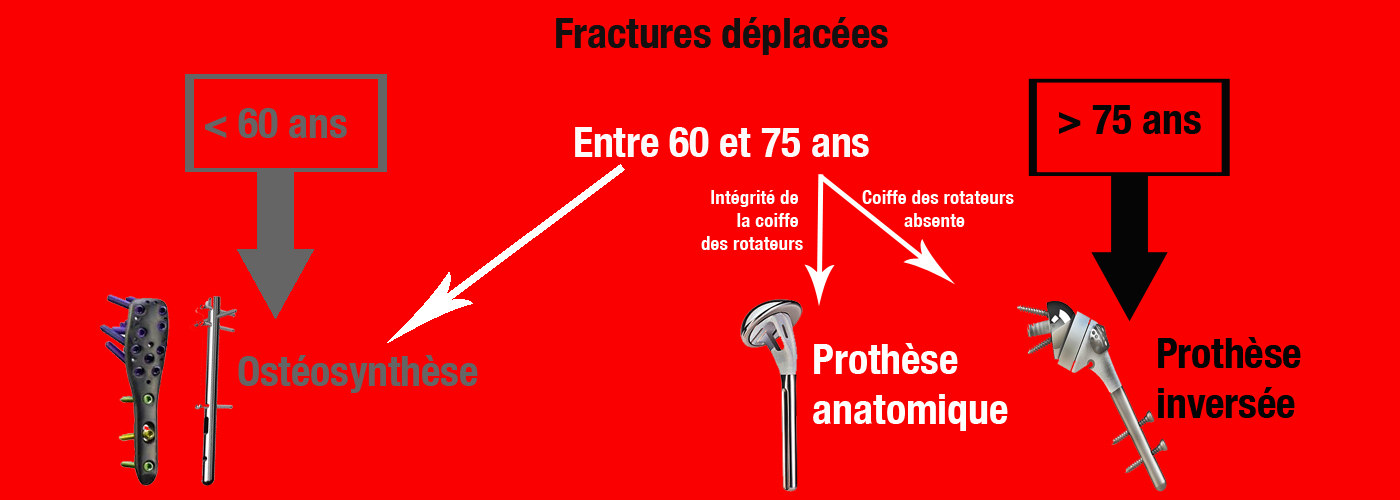
2) Fractures déplacées:
C’est sans doute l’âge qui est un facteur majeur dans le choix du traitement.
Avant 60 ans:
Il faut par tous les moyens possibles essayer de proposer une ostéosynthèse (c’est à dire fixer les différents fragments pour qu’ils se consolident ensemble). En effet si la prothèse d’épaule permet souvent de solutionner plus simplement le problème, elle a une durée de vie limitée. L’implantation d’une prothèse chez un patient jeune (par exemple de 40 ou 50 ans) expose à une usure de cette dernière et donc de nouveaux gestes chirurgicaux pour changer cette prothèse.
L’ostéosynthèse se fera par clou ou par plaque selon le type de fracture, les habitudes de votre chirurgien.
Entre 60 et 75 ans:
C’est le type de fracture et la qualité préalable des muscles de l’épaule (coiffe des rotateurs) qui guidera l’indication chirurgicale.
- On choisira l’ostéosynthèse lorsque cela est possible.
- La prothèse anatomique fracture sera réservée aux fractures complexes sur une épaule dont les muscles de la coiffe des rotateurs sont intacts.
- La prothèse inversée sera choisie lorsque les tendons de l’épaule sont rompus.
Après 75 ans:
C’est le résultat immédiat qu’il faut privilégier. La mise en place d’une prothèse inversée d’épaule permettra une mobilisation rapide de l’épaule donc une limitation de la perte d’autonomie.
REEDUCATION
La rééducation dépend du type de traitement (orthopédique ou chirurgical) et de la stabilité de la fracture.
En cas de traitement orthopédique, c’est à dire en l’absence de traitement chirurgical, une attelle immobilisant le bras et l’avant bras coude au corps est mise en place pour une durée de 6 semaines. La rééducation peut être débutée vers la fin de la troisième semaine, de façon douce, en passif, en poursuivant le port de l’écharpe pendant encore 3 semaines. Des radiographies de contrôle seront réalisées régulièrement afin de s’assurer de l’absence de déplacement du foyer de fracture ainsi que de la consolidation.
En cas de traitement chirurgical, si l’ostéosynthèse est parfaitement stable, il est possible de débuter la rééducation en post-opératoire immédiat. La stabilité de l’ostéosynthèse dépend du type de fracture, du matériel utilisé et de la qualité du montage.
La rééducation s’étale en général sur une durée de 2 à 6 mois à un rythme de 2 à 3 séances par semaine. Elle peut être réalisée dans un centre de rééducation mais se fait le plus souvent auprès de kinésithérapeutes libéraux parfaitement rompus à la prise en cherge de ce type de patients.
RISQUES ET COMPLICATIONS
La consolidation d’une fracture de l’humérus proximal se fait habituellement entre 6 semaines et 2 mois. En l’absence de consolidation 6 mois après la fracture, on parle de pseudarthrose (absence de consolidation). La survenue d’une pseudarthrose de l’humérus proximal est extrêmement rare.
La consolidation de la fracture peut se faire en mauvaise position : on parle de « cal vicieux ». Ce cal vicieux peut-être tolérable : malgré la déformation, la fonction de l’épaule est préservée. Le cal vicieux peut être plus important entraînant une malposition des tubérosités (zones d’attache des tendons de la coiffe des rotateurs), une bascule d’un des fragments ou un trouble rotatoire; il peut être nécessaire de ré-intervenir pour corriger le cal vicieux en réalisant une ostéotomie (on « casse » à nouveau l’humérus proximal pour remettre les fragments osseux en bonne position) ou un remplacement arthroplastique (prothèse d’épaule).
L’infection peut survenir dans les suites d’une intervention, ce qui nécessite la mise en place d’un traitement antibiotique et parfois une ré-intervention pour laver l’épaule et changer le matériel en place si cela s’avère nécessaire.
La raideur c’est à dire la diminution des amplitudes articulaires est fréquente dans les suites d’une fracture de l’humérus proximal, raison pour laquelle, il est nécessaire de faire de la rééducation pendant plusieurs mois. Si la raideur persiste malgré une rééducation bien menée, on peut parfois être amené à réaliser un geste chirurgical secondaire : une arthrolyse, réalisée en général sous arthroscopie.
L’algodystrophie est une complication imprévisible, réaction de l’organisme contre lui-même, et entraîne douleur, raideur et œdème de l’ensemble du membre concerné. Le traitement est difficile, réalisé au mieux dans un centre de rééducation et peut s’étaler sur plusieurs mois ou plusieurs années.

Nous joindre

1 rue Jules Méline,
51430 Bezannes
03 26 47 95 17